L’Invenzione del dott. Gibbon
LA MACCHINA
CUORE-POLMONE
IERI… OGGI… DOMANI
Grazie alla determinazione del dott. Gibbon, nel 1935, nasceva la macchina cuore-polmone, una delle più grandi invenzioni della medicina; l’ ECMO.
Molti di noi se sono qui è grazie all’impegno dei medici, degli infermieri e ai tecnici addetti alle nostre cure ma soprattutto devono ringraziare una macchina che ha fatto “momentaneamente” funzione di cuore e polmone.
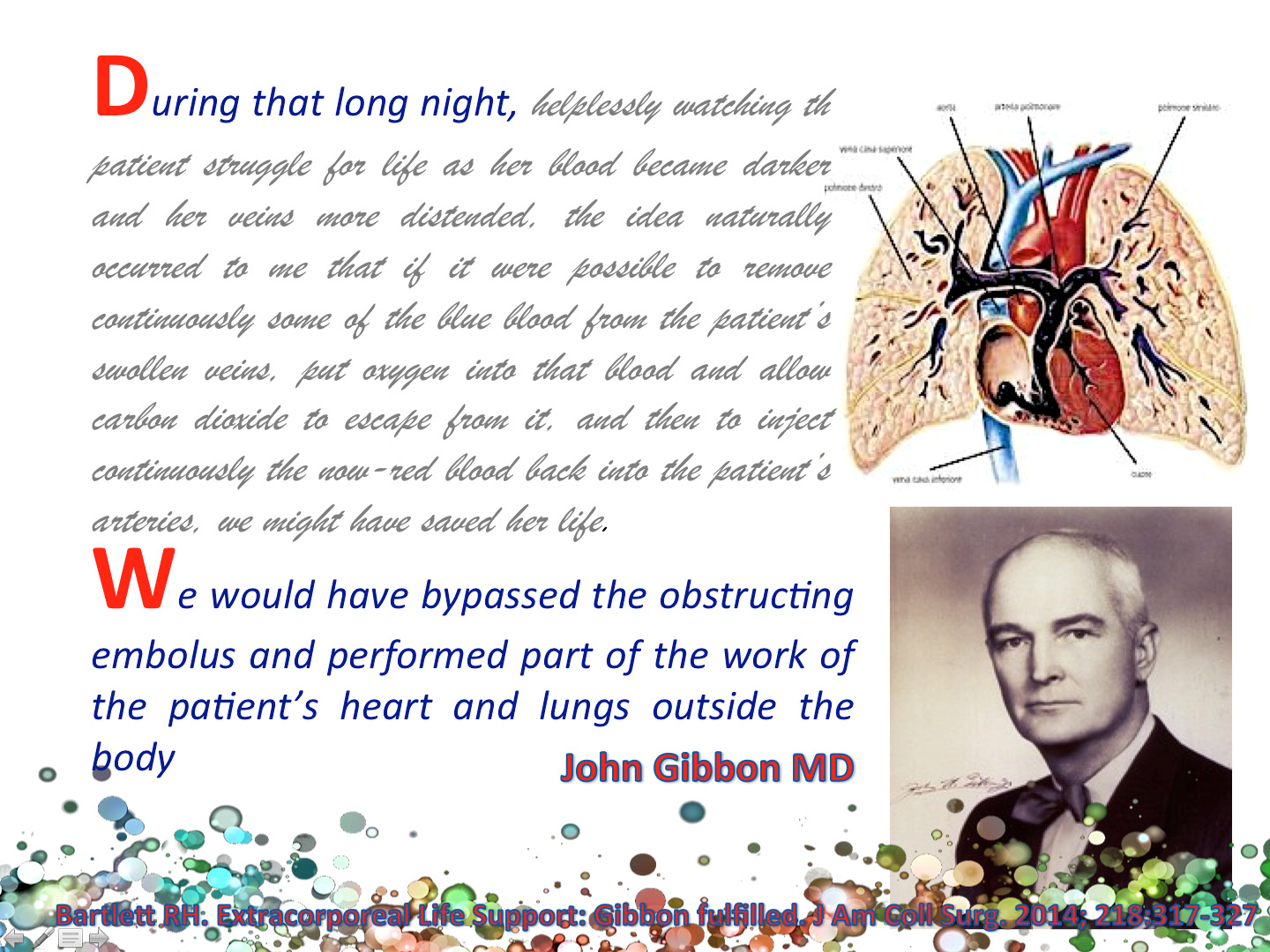
Tutto ebbe inizio a seguito di una lunga notte… During that long night… durante la quale un giovane ricercatore assistito dalla tecnica del laboratorio hanno lottato nel supportare una giovane donna affetta da trombo-embolia polmonare; purtroppo l’assenza di tecniche e materiali utili per quella situazione li ha resi semplici spettatori, fino a quando nelle prime ore del mattino è deceduta.
«Durante le diciassette ore in cui fui al fianco della paziente, continuava a venirmi in mente che il suo stato estremamente precario sarebbe molto migliorato se il sangue non ossigenato nelle sue vene fosse stato dirottato in un’apparecchiatura che gli permettesse di assorbire ossigeno e cedere anidride carbonica, per poi essere di nuovo pompato nella circolazione arteriosa»
Quel vissuto di malattia legato all’impotenza degli operatori ha messo in moto la voglia di riscattarsi, con l’obiettivo di passare da spettatori ad attori principali.
Quella notte segnò anche l’inizio di un grande amore tra il giovane ricercatore e la tecnica del laboratorio che continuarono per 20 anni a studiare e progettare insieme la prima macchina cuore polmoni.
Il giovane ricercatore era John Gibbon, padre della prima macchina Cuore-Polmoni.
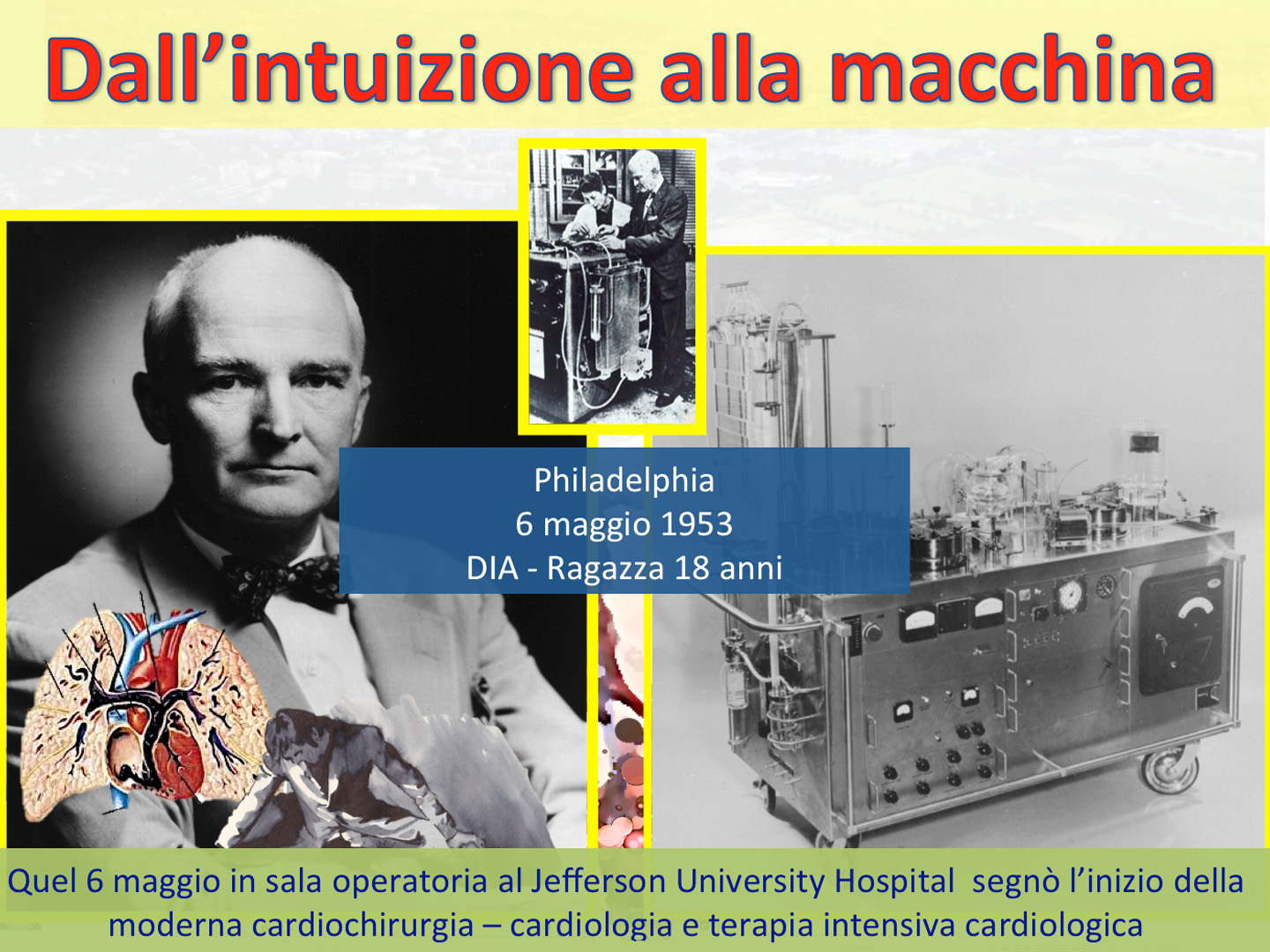
Dal 1934 arriviamo al 6 maggio 1953 quando a Philadelphia al Jefferson University Hospital eseguì con grande successo il primo bypass cardiaco su una ragazza di 18 anni affetta da difetto interatriale.
Durante l’intervento durato 45 minuti, il cuore e polmoni furono fermati per 26 minuti.
L’invenzione dott. John Heysham Gibbon Junior
Per millenni l’uomo ha pensato che il cuore fosse un organo inaccessibile ed inviolabile. Lo stesso Aristotele, dopo averlo visto battere negli embrioni di diversi animali lo pose come sede dell’anima, il primo organo a vivere e l’ultimo a morire.
Il progresso della fisiologia del seicento e della chirurgia nell’ottocento mostrarono in realtà come le sue caratteristiche fossero diverse: non il centro dell’anima, ma il centro della circolazione, non un organo delicato, ma un muscolo inaspettatamente resistente.
Ovviamente la sua attività pose dei limiti alla chirurgia toracica e cardiovascolare per decenni: come aggirare le sue funzioni per il tempo dell’intervento chirurgico senza comprometterne l’integrità?
La macchina cuore-polmone artificiale permise di escludere il cuore dalla circolazione pur consentendo la perfusione del restante organismo.
Nel 1912 il grande aviatore Lindberg aveva immaginato e concepito un cuore artificiale, ma solo la forte determinazione del dott. John Heysham Gibbon Junior (1903-1973) portò a dei risultati concreti in questo settore a dispetto del sarcasmo, della derisione e del giudizio di riprovazione dei suoi colleghi.
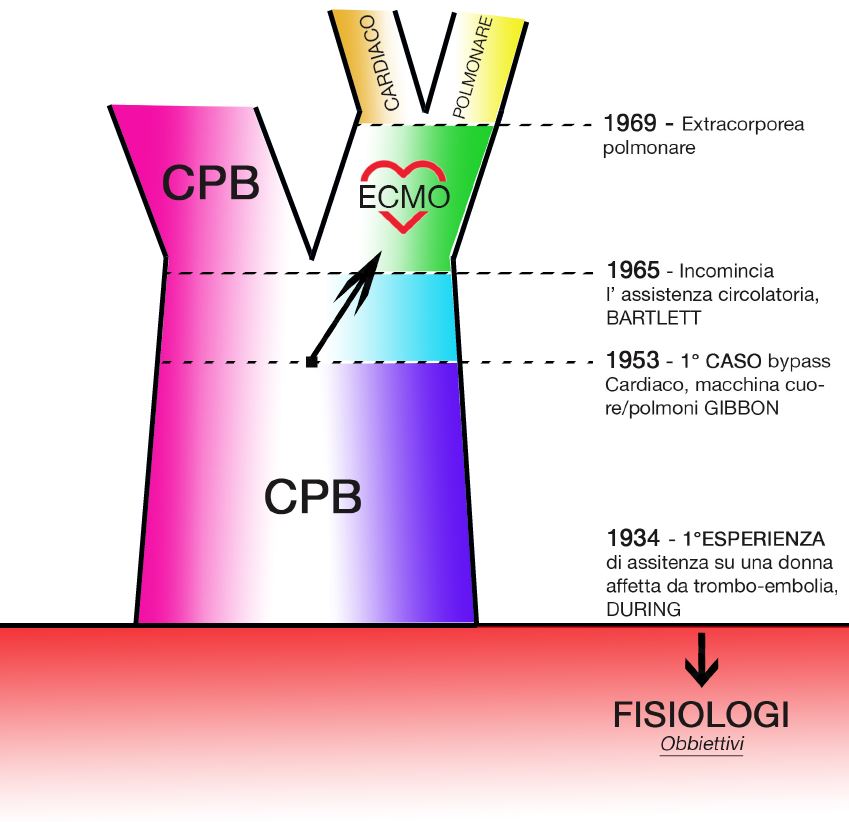
L’idea di assistere la circolazione con un circuito di sangue extra-corporeo contenente un polmone artificiale venne al giovane chirurgo nel 1935, dopo una lunga veglia al capezzale di un malato colpito da embolia polmonare massiva.
Gibbon, aiutato dalla moglie Mary, progettò e fabbricò con le sue mani il primo apparecchio in grado di sostituire il lavoro del cuore e dei polmoni.
La macchina realizzava un doppio pompaggio del cuore destro e sinistro grazie a due pompe a rullo che comprimevano a ritmo regolare e rapido dei tubi di plastica.
Gibbon disegnò un sistema di ossigenazione che simulasse quello dei polmoni utilizzando una griglia di acciaio inossidabile, piatta, capace di distribuire il sangue in un film leggero che poteva ricevere insufflazioni di ossigeno. Immaginò anche cannule ed aspiratori per il sangue versato nel corso degli interventi.
Dopo molte centinaia di cani operati, il primo tentativo nell’uomo fu fatto nel 1953 che risultò un fallimento, non causato dalla macchina, ma da un errore diagnostico.
Dopo due mesi, esattamente il 6 maggio 1953, il successo giunse su una ragazza affetta da difetto interatriale; il suo cuore fu escluso dalla circolazione per circa mezz’ora sostituito dalla macchina cuore-polmone.
Gibbon mise in moto così il progresso in questo delicato settore della chirurgia, permettendo negli anni successivi al celebre chirurgo John Kirklin, della Mayo Clinic, di realizzare numerosi interventi a cuore aperto proprio grazie alla macchina ideata e realizzata da Gibbon e dalla sua moglie.
tratto da: “La Storia della Cardiologia”, di L.R. Angeletti e coll., 2002, pagg. 156-157
Arrivati a questo punto ti domanderai …
perché dovrei conoscere la storia di Gibson e della macchina cuore polmoni se noi siamo interessati all’ECMO in rianimazione?
La risposta è molto semplice, Gibbon rappresenta la radice culturale di un albero complesso e strutturato quale la circolazione extracorporea successivamente assistiamo a nuove esperienze a nuovi obiettivi a nuove ricerche a nuovi vissuti di malattia che determinano nuovi rami nuovi germogli nuovi frutti del sapere dell’extracorporea quale l’ECMO.
Siamo nel 1965 anno in cui un altro giovane ricercatore trascorre il suo anno di ricerca al Boston Children’s hospital che in quel periodo era guidato dal professor Robert E Gross.
Anche in questo caso il giovane ricercatore era una brillante promessa della medicina e l’unione non poteva essere altro che un incontro esplosivo.
Questo giovane ricercatore si chiamava Robert Bartlett, che iniziò ad osservare l’importante shock circolatorio che colpiva i bambini nell’immediato post operatorio che richiedeva un lavoro intensivo nei giorni successivi spesso con scarsi risultati.
Da questa esperienza concreta sul campo, iniziò a pensare che se il cuore fosse stato messo a riposo dopo l’intervento, con l’ausilio dell’extracorporea di Gibbon, probabilmente sarebbe aumentata la probabilità di ripresa della sua funzionalità.
Della sua idea ne parlò alla riunione di ricerca settimanale, dove nonostante le forti perplessità del Prof. Gross, Bartlett fu incentivato nella ricerca di questo importante ramo dell’extracorporea che è l’assistenza al circolo.
Capite bene ora perché era fondamentale iniziare dall’esperienza di Gibbon per far comprendere come il sapere della macchina cuore-polmoni in cardiochirurgia si amalgama con quello dell’ECMO cardiaco e poi respiratorio.
Negli anni 70 possiamo dire che è successo di tutto di più infatti assistiamo alla prima esperienza di un cane supportato con ECMO per quattro giorni da Phil Drinker e Robert Bartlett, alla titolazione dell’Eparina in ECMO e ai livelli di ACT che rappresentano il mondo della scoagulazione, uno dei temi più ricercati ancora oggi per i vari scenari di pazienti in ECMO.
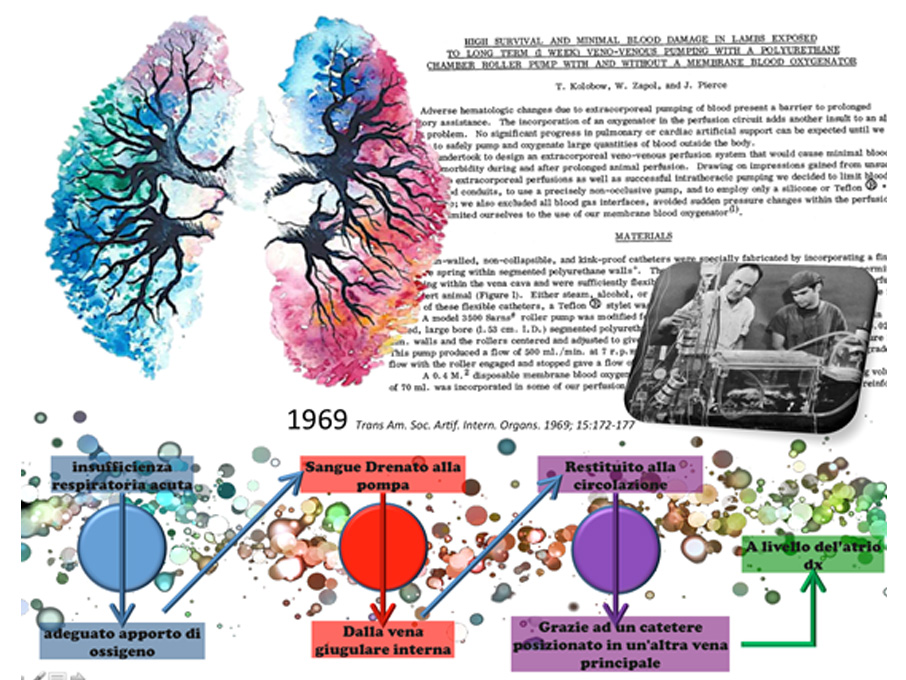
Nel 1969 l’attenzione dell’uso dell’exatrcorporea quale strumento di supporto cardiaco, si sposta verso il supporto polmonare.
Nel 1969, t. Kolobow pubblica “High survival and minimal blood damage in lambs exposed to long term (1 week) veno – venous ….” Supporto extracorporea nell’insufficienza respiratoria acuta; nasce un nuovo ramo nell’albero dell’extracorporea.
Nel 1971 a Santa Barbara assistiamo al primo ECMO in un paziente adulto per failure respiratorio postraumatico dove J, Donald Hill e Maury Bramsom grazie alle ricerche e al supporto di R. Bartlett, riuscirono a supportare con l’extracorporea questo giovane paziente.
Finalmente nel 1972 Gazzaniga e Bartlett utilizzarono l’ECMO su di un bimbo di 3 anni con failure post cardiotomico a seguito di una correzione chirurgica secondo Mustard.
Questa fu la prima esperienza pediatrica cardiaca nella storia dell’ECMO.
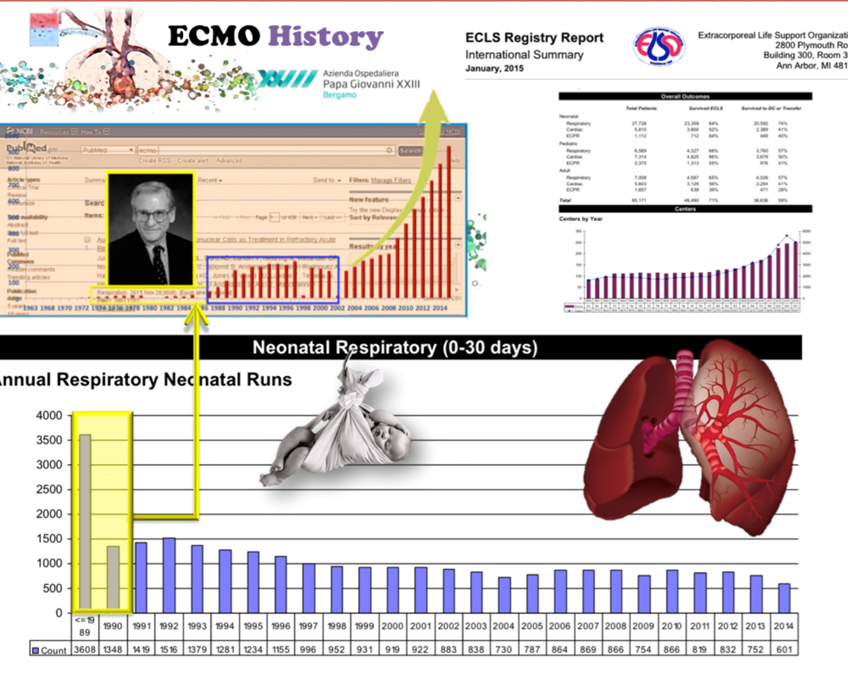
Nel 1975 Bartlett porta a compimento il supporto extracorporeo in una neonata, Baby Esperanza, che ancora oggi viene citata raccontata e vissuta da tutti coloro che partecipano ai corsi di formazione, congressi e simposi dell’unica società scientifica nel mondo che si occupa di ECMO: ELSO.
A conferma che tutto nasce dall’esperienza di Gibson E viene trasformato E adattato alle esigenze post-operatoria lo vediamo anche nella pagina internet dell’università del Michigan Dove viene descritta la prima esperienza ECMO neonatale dove si legge: …utilizzò una macchina cuore-polmoni modificata.
Da questo momento Robert Bartlett viene incoronato padre indiscusso dell’ECMO.
Ma oggi a che punto siamo? Quali sono i nuovi obiettivi ?
Oggi a che punto siamo? Quali sono i nuovi obiettivi ?
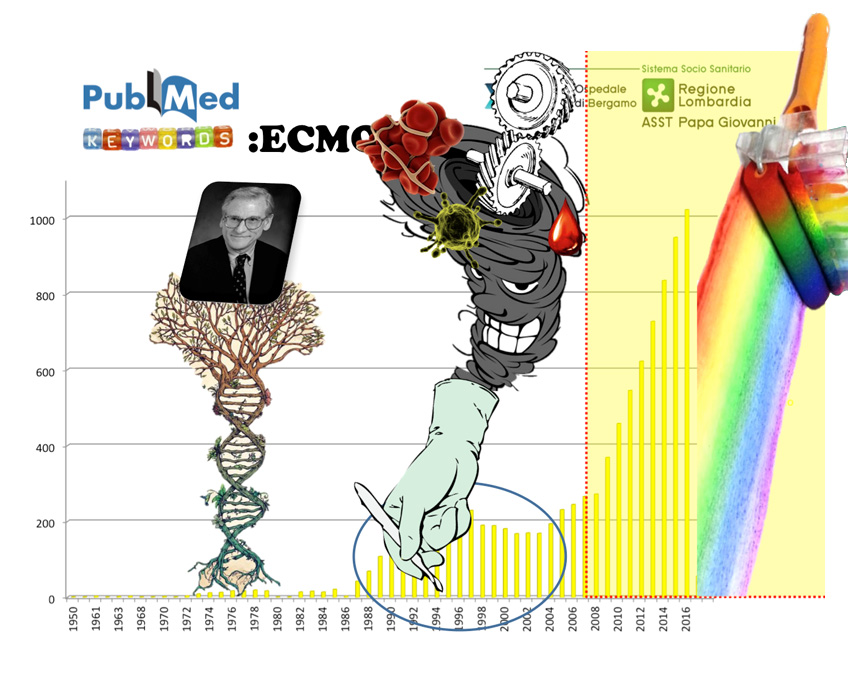
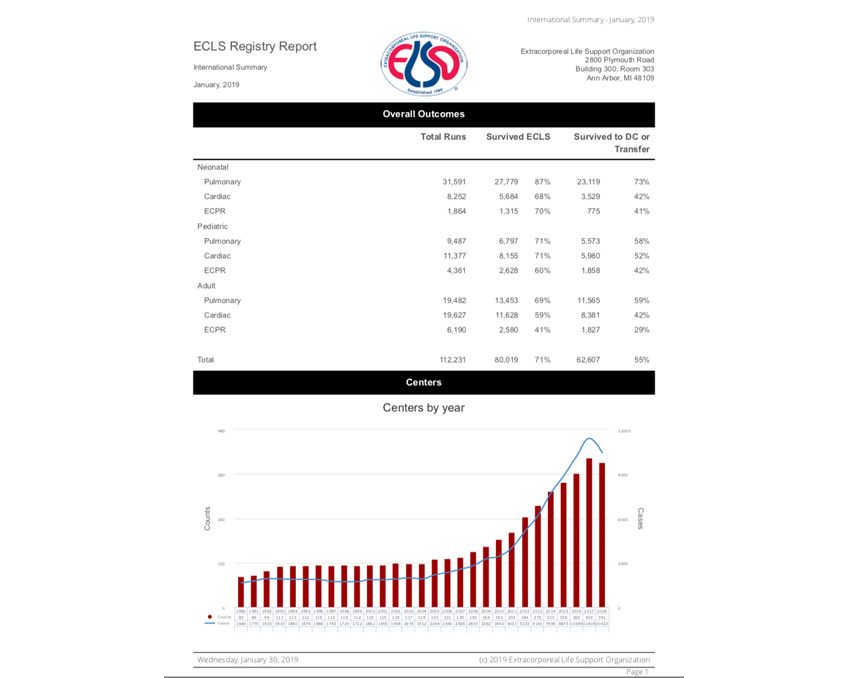
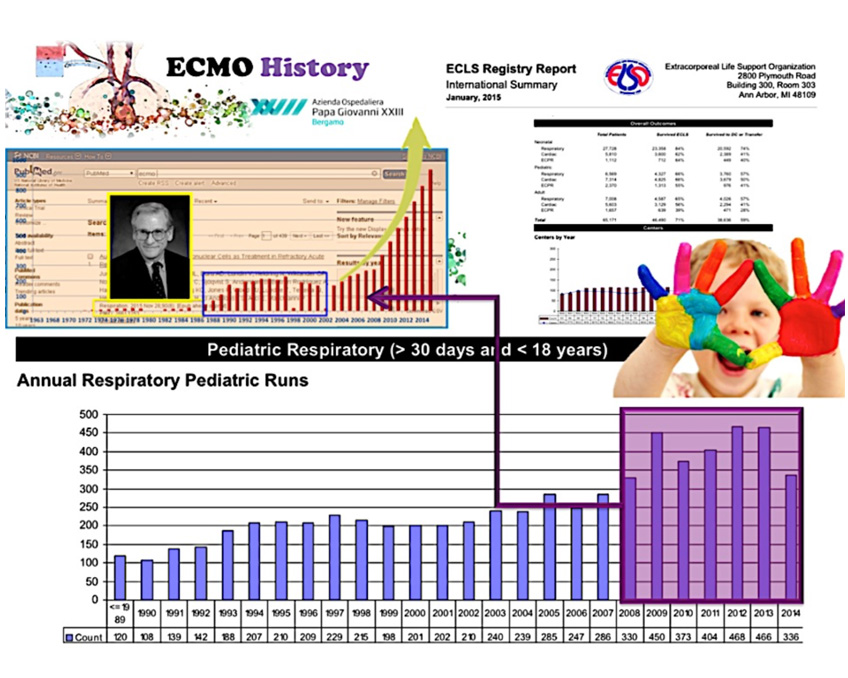
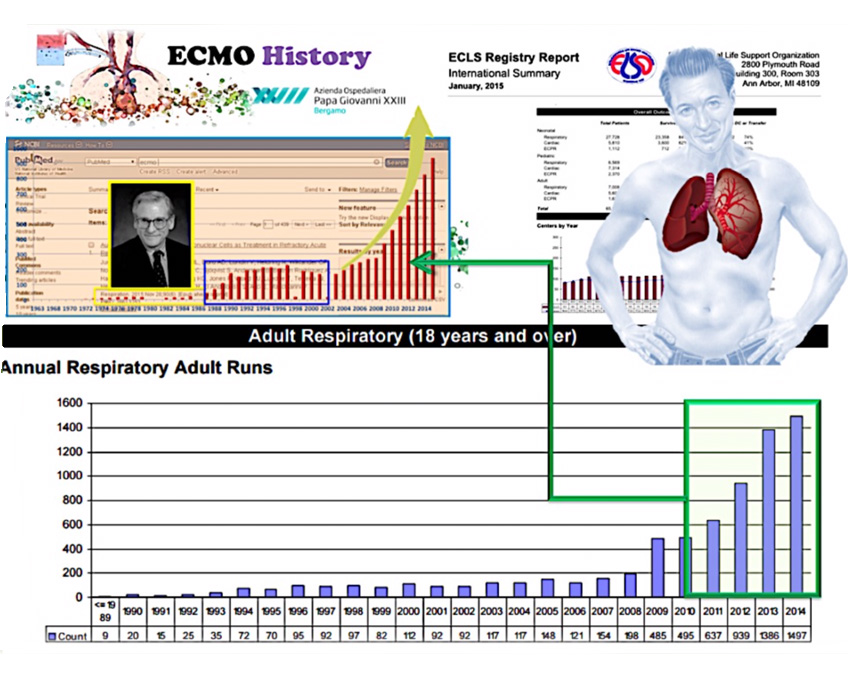
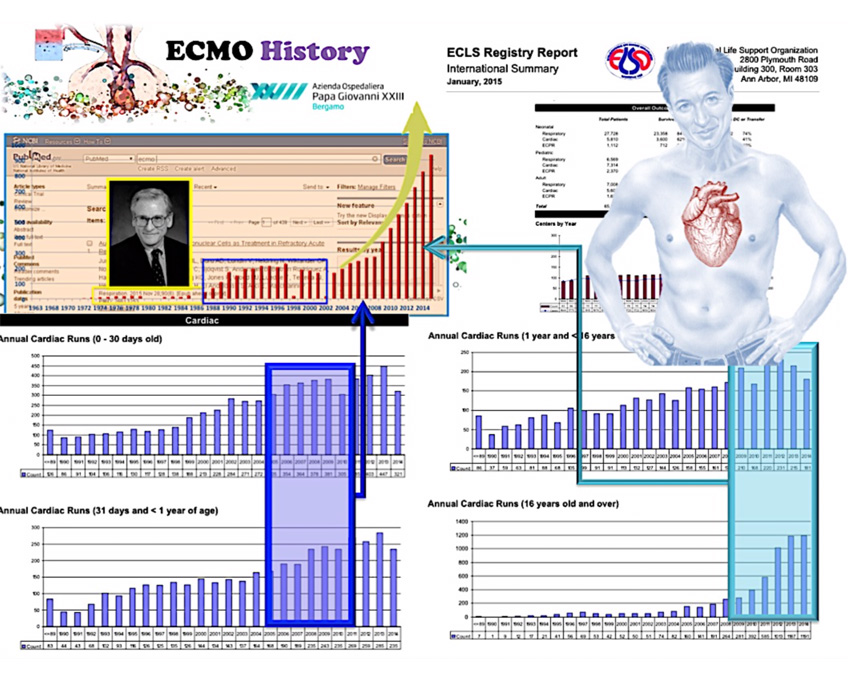
Se utilizziamo il motore di ricerca scientifica PUBMED e inseriamo la parola chiave ECMO, troviamo più di 12.000 articoli scientifici che se andiamo a esprimere in un grafico dove mettiamo gli articoli divisi per anno possiamo vedere la storia è l’evoluzione di questa metodica infatti, come abbiamo detto prima, negli anni 70 abbiamo la nascita negli anni 90 assistiamo ad un timido sviluppo di questa metodica purtroppo legata e rallentata dalle complicanze maggiori quale sanguinamento e le infezioni oltre alle complicanze meccaniche dei dispositivi
E poi dal 2008 il boom in tutto il mondo grazie alla pandemia dell’influenza H1N1 e soprattutto per l’avvento di nuovi dispositivi e materiali dedicati.